
読売新聞の記事によると…
体外受精で生まれた子供、8人に1人…公的医療保険適用でハードル下がる
日本産科婦人科学会(日産婦)は29日、2023年に国内で実施された体外受精で生まれた子どもが、前年より7842人増の8万5048人となり、過去最多を更新したとする調査結果を発表した。生まれた子の8人に1人に相当する。20歳代後半の妊娠率が上がっており、22年に公的医療保険が適用され、体外受精を受けやすくなったことが影響しているとみられる。
(略)
体外受精は不妊治療の一種で、卵子と精子を体外で受精させ、子宮に戻す。国内では1983年に初めて体外受精児が誕生し、2023年は累計で100万3360人となった。
[全文は引用元へ…]
以下,Xより
【Yahoo!ニュースさんの投稿】
僕も周りも体外受精で子供を産んでる人が多いので、これからもっと増えるだろうな
— ひなた@高配当×増配 (@hinata_04058) August 29, 2025
8人に1人が体外受精って、もはや珍しいことじゃないんだな。医療の進歩すごい
— 小西剛|GIC|ミャンマー×宮崎×AI×SES×人材育成|フォロバ100% (@GOKONISHI) August 29, 2025
晩婚化もあるしこれからもっと増えると思うし、国からの支援がさらに必要になりそう。
— xSalud (@xSaludSaru) August 29, 2025
引用元 https://news.yahoo.co.jp/pickup/6550728最新記事
-

【育成就労の上限を閣議決定へ】特定技能と合わせ123万人に 外国人材の有識者会議終了[産経]
-

【元男性が女湯入浴?】「手の届く距離に20代のめちゃくちゃかわいい女の子がいてドキドキ…」レビューが物議…施設は「確認取れず」 厚労省が明かした“基準”[ENCOUNT]
-

【中国籍の男ら4人を逮捕】金融機関も欺いた偽造「1万円銀貨」、600枚超両替疑い
-

【小池都知事 今年の一文字は「∞」】
-

【中国籍の男を現行犯逮捕】酒を飲み電動キックボードで警察署に突入 自称・政治家兼起業家兼実業家兼慈善家/山形
-
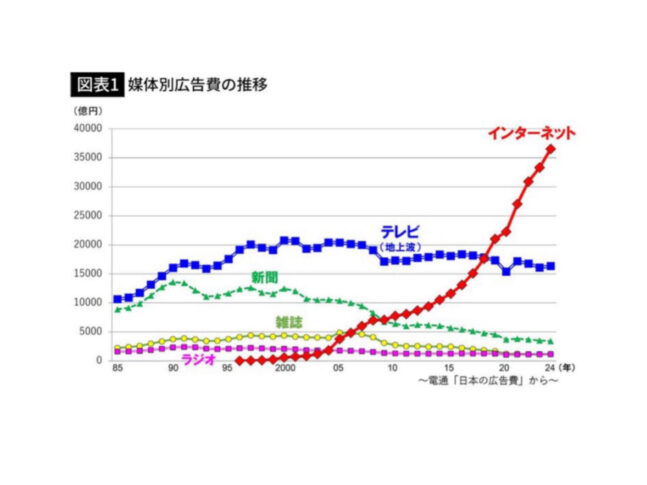
【ネット広告費はテレビの2.5倍】 テレビ局は完全に衰退…億単位の巨額広告費がネットへ流れ、社会的影響力さえ失った根本原因[PRESIDENT参考]
-

【報告書公表】前福井県知事「キスしちゃう」「抱きしめたい」職員にセクハラメッセージ千通 尻や太ももを触る行為は「記憶にない」と否定
-
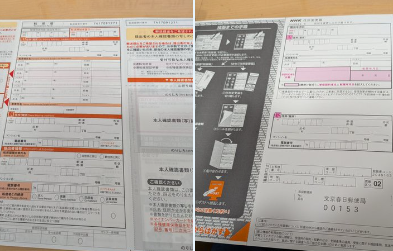
【13万いいね】「郵便局で転居届かこうと思って、ふとめくったらNHK住所変更届に転写される構造になってて草w」X投稿が話題に
-
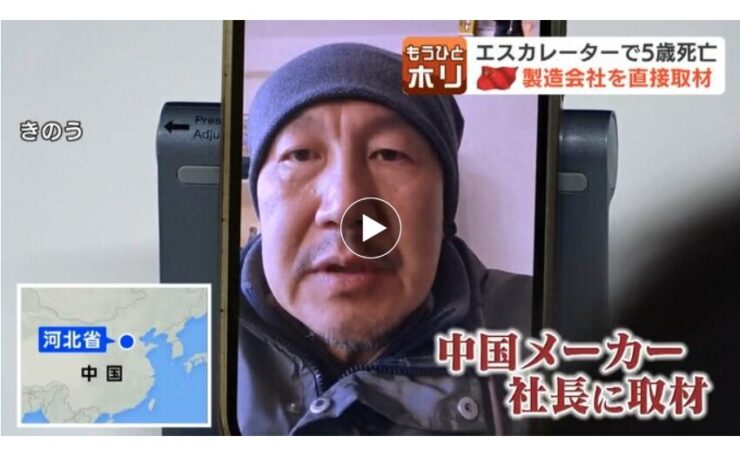
「日本のスキー場に売った覚えはない」エスカレーターの中国メーカー社長が驚きの証言…監視員の配置は必要 小樽スキー場5歳児死亡事故[HBC/動画]
-

【聞こえぬ騒音被害】風車の近くでは、ブレード通過音や低周波の「ドーン音」が日常化[NWW]
-

【判明】原子力規制庁職員の業務用スマホ、中国で紛失 情報漏洩の可能性[共同]
-

【速報】中国が新たな対抗措置 「日本の軍事力強化につながる」品目の輸出禁止 レアアース輸出に影響出る可能性も[TBS]
-

【外国人労働者の経済活動】規制必要8割超、「在留審査厳格化」や「帰化の厳格化」求める声も[産経調査]
-

【米公共放送機構が解散を議決】トランプ政権が資金停止[共同]
-
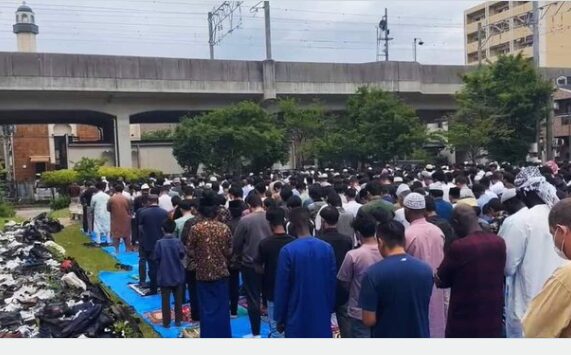
【モスク急増164カ所】四半世紀で9倍 600人がブルーシートで公園占有「想定超えた」[産経]
-

【中国と韓国】パンダ貸与で新協議開始→日本ネットで冷ややかな反応
-

【海外】「アフリカから来た男性は食事を取り、料金を支払わず、ウェイトレスを殴り、平然と立ち去る。ロンドンは地獄だ。」X動画が話題に
-

【吉村知事】万博跡地のカジノ建設で「ギャンブル依存症を減らしていきたい」[スポーツ報知]
-
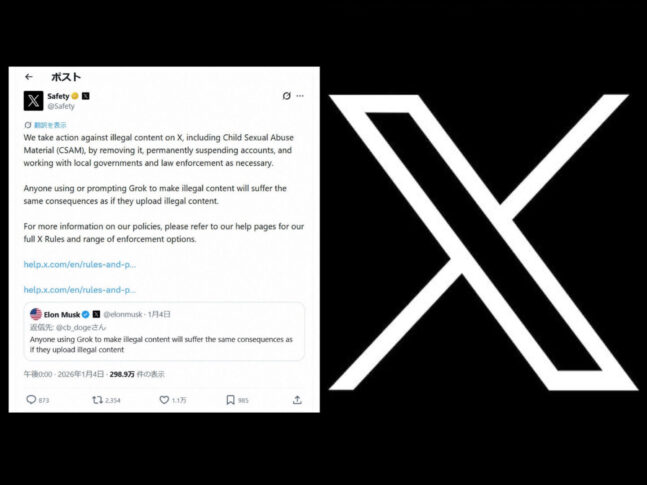
【X社が警告】相次ぐ「Grok」での性的加工巡り法的措置示唆 アカウントの永久停止処分も[スポニチアネックス]
-

【一転】8年前の女子高生性被害、札幌市が「いじめ重大事案」に認定[livedoor]
-
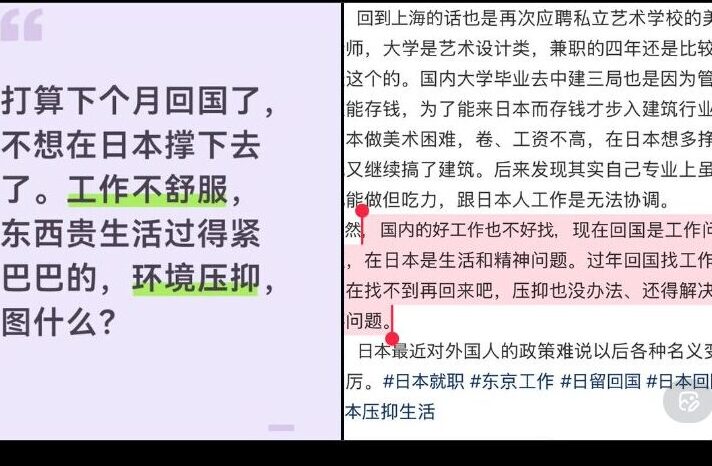
在日中国人「来月帰国するつもり」「日本は仕事が居心地悪く物価高、生活カツカツ」→「中国で仕事なければ日本に戻る」[X話題]
-

【中国離れ加速か】企業の拠点開設予定わずか0・4% 国内は関東が上位 民間調査[産経]
-

【公明党】中道政治実現へ「与野党結集し、新しい政治をつくる」
-

立憲・野田代表「我々のネット評価、厳しい」「媚中派の最高顧問もいますし、態度の悪い幹事長もいる」[ABEMA]
みんなのコメント
- ハードルが下がったのはいいこと。 不妊の原因は男女比半々ですが、20代でも意外にある。ちなみに 男性の方が 肥満 など成人病的要因による不妊が少なくないので、まず生活改善から必要になり治療に時間がかかります。 不妊治療の成功率は 若ければ非常に高いというわけではない。 しかし1回 数十万のガチャレベルに費用が高いので 及び腰になる方が多い。 子育ては出産から始まります。そして子育ては古今東西肉体労働であり 体力があるほどに 楽。 高齢出産になるほど、ない体力を貯金などお金でカバー しがちになって予想以上に子育てにお金がかかりがち。若さとは体力。 治療を始めるのが早ければ早いほど出産後も体力が残されており。子育てにおける費用負担が減ります。
- 私も子供2人体外受精です。1人目は20代で授かりました。 私の場合は20代後半という年齢や体の状態を見て体外受精ではなくても時間をかければ授かると言われましたが、トライアンドエラーを繰り返すより体外受精のスピード感が私には合っていたように思います。 周囲でも同年代で体外受精の子が多いです。私の知ってる最年少は25歳です。みなさん話さなだけで、思ったより多いと思います。
- そもそも、高齢出産が増えたから不妊治療が増えただけでは説明つかないのでは?そもそも不妊かどうかの判定に何年も何回も性交渉を試み続ける人が減ったのかもしれない。なんなら半年自然妊娠を試みてみてだめなら不妊治療みたいに早期に手を打つパターンも増えてきているし、良いタイミングでの性交渉機会がほとんどとれないという例での不妊もある。社会背景からも妊娠自体の時期を確実にここに持って来たいという計画性も高まっていて、それに間に合わないなら不妊と判断して医療を開始する人も多い。男女ともに社会の高度化で要求されるシステム性や計画性が高まり、避妊の必要性なども含めて教育が行き渡り、妊娠自体を確実にコントロールしたいというニーズが高まったことが結構な要因となっているように思う。
- 25歳で結婚したのになかなか子宝に恵まれず…専門のクリニックに通い、今秋出産予定の者です。 28歳で体外・顕微授精にステップアップするまでは一度も陽性になったことがなかったため、一昔前なら子どもを望んでいるのにいない人生を選ばざるを得なかったかもしれません。 保険適用にしてくださり本当にありがとうございました。無事に出産できたら、できれば凍結胚で3人目まで頑張りたいと思っています!
- 保険適用になった年に1人目、翌年2人目を授かりました。 人工授精では授からず、費用的負担の大きい体外授精はハードルが高くて足踏みしてましたが保険適用を機に体外授精の治療に切り替えたらたった3ヶ月で授かりました。 菅さんにはそこだけ本当に感謝してます。 体外授精は時間的負担も身体的負担もかなり大きいけどかけがえのない宝物を授けてもらって本当に時代に助けられたと思ってます。
- 医療保険適用は、菅政権の政策の中で数少ない功績だと思っていますが、価値としては近年の政策の中でもトップクラスだと思っています。 今日、配信された記事で今年の上半期の出生数が前年同期比で約3%少ないというものがあり、ますます少子化が進んでいることが分かっています。 それの解決策の1つが不妊治療になっています
- 昔は試験管ベビーと言われ、授かりもの、自然に任せたい派の人から批判的に見られ、公にはし辛かったものが立派に市民権を得ましたね。タイミング法で男女ともに肉体的、精神的な疲労を背負い込むより、可視化されたプロセスを踏む方が家族にプラスの場合もあります。感情より理屈と結果で考えれば行き着く答えです。
- いいなぁ、今は保険適用で。 自分の時は結果的に100万くらいかかった。 時間的にも精神的にもしんどいのに、お金もかかるから、ハードル高くて途中でリタイヤする人もいた。それを思うと、今は恵まれている。 不妊に悩んでいる人はチャンスだと思ってチャレンジしてほしいと、経験者は思うよ。
- 凄いな。8人に1人だと、クラスに4人ほどは体外受精で生まれた子というわけか。PGT-A(着床前胚染色体異数性検査)も認可されたし、体外受精はますます増えていくのだろう。
japannewsnavi編集部の見解
増え続ける体外受精の現状
日本産科婦人科学会(日産婦)が発表した調査によると、2023年に国内で体外受精によって生まれた子どもは8万5048人に達し、過去最多となった。前年よりも7842人増えており、生まれた子の8人に1人に相当するという数字は社会に大きな影響を与えている。1983年に国内で初めて体外受精児が誕生してから累計で100万人を超えたことも、医療の進歩と需要の広がりを示している。
背景には、2022年から始まった公的医療保険の適用がある。体外受精はこれまで高額な費用が大きな壁となっていたが、保険が使えるようになったことで治療へのハードルが下がり、より多くの夫婦が選択肢として検討できるようになった。特に20代後半から30代前半の妊娠率が上がっており、若い世代が早い段階で治療に踏み切れる環境が整ってきたことは重要な変化だ。
治療件数は前年比で1万8000件以上増加しており、39歳や42歳といった年齢層に集中している。保険適用には年齢や回数の制限が設けられているため、その条件を意識して治療を始める人が増えたと考えられる。
市民の受け止めと議論の広がり
実際に子育て世代の声を拾うと、体外受精はもはや珍しいものではなくなっているという意識が強まっている。「自分の周りでも体外受精で子どもを授かる人が多い」という実感の声や、「8人に1人という数字を見て驚いた。医療の進歩はすごい」といった前向きな反応もあった。
一方で、「自然に子どもができない人が増えているのは悲しい」といった感想や、「助成があるのは良いが、その背景には高齢出産の増加があるのだろう」という冷静な指摘もある。結婚や出産の年齢が上がる社会的傾向を踏まえると、この問題は医療だけでなく社会全体の構造と深く関わっていることがわかる。
また、教育制度の見直しを求める意見も見られる。大学を飛び級で卒業できる仕組みや、専門学校の修行年限を短縮するなど、できるだけ早く社会に出られる制度を整えれば、若いうちに結婚や出産に踏み切れる環境が広がるという考え方だ。学費の負担軽減や税収増加にもつながるため、少子化対策の一環として議論される余地があるだろう。
不妊治療をめぐる課題と展望
不妊の原因は男女で半々とされ、20代でも珍しくはない。男性の場合は肥満や生活習慣病といった要因が原因となることも多く、治療に至るまでに生活改善が必要になる場合もある。若いほど成功率が高いと一般的に言われるが、必ずしもそう単純ではない。さらに、1回の治療に数十万円かかる場合があり、費用面で二の足を踏む人も少なくない。
子育ては出産から始まるが、その過程は体力を必要とする長い労働でもある。高齢出産になればなるほど、体力不足をお金で補う形になり、教育費や生活費の負担が膨らみやすい。逆に、若いうちに治療を始められれば、出産後の体力が残っているため子育てを比較的スムーズに進めることができる。こうした視点からも、早い段階で必要な治療を受けやすくする制度の整備は重要だと考えられる。
社会全体としては、結婚や出産を先送りせざるを得ない状況をどう変えていくかが問われている。教育や労働環境、住宅政策など多方面からの見直しが不可欠だろう。体外受精の件数が増えている現実は、医療の進歩と同時に社会の課題を映し出しているともいえる。医療制度の支えと社会構造の改革が同時に進めば、より多くの人が安心して子どもを授かり、育てることができる未来につながるはずだ。
執筆:japannewsnavi編集部

コメント